Si la pandémie de Covid-19 qui a cours depuis un peu plus d’une année rappelle au monde le poids des mesures sanitaires lorsqu’une maladie contagieuse émerge et n’est pas encore suffisamment connue pour être maîtrisée, la « quatorzaine », ou le « confinement » sont tous deux de lointains héritiers de la quarantaine. Celle-ci fut mise en place dès l’époque médiévale, pour endiguer notamment les épidémies de peste qui firent des ravages réguliers en Europe dès le XIVe siècle. En prenant comme terrain d’étude Marseille lors de la peste de 1720-17221, nous interrogerons dans cette contribution l’enfermement sanitaire, et la façon dont il fut vécu par les hommes et les femmes du XVIIIe siècle. À la différence de l’enfermement pénal, ou disciplinaire, dont l’histoire connaît un nouvel essor depuis quelques années2, la quarantaine correspond à une claustration dont le but a longtemps été analysé sous l’angle de la séparation entre la partie « saine » et la partie « contaminée » d’une société, soit les malades de la peste d’une part, et ceux qui ne l’ont pas, ou pas encore attrapée, d’autre part. Si le parallélisme avec la prison existe dans les sources du XVIIIe siècle et si le fait de contracter la peste peut également être perçu comme une punition divine, d’autres documents permettent de rationnaliser cette mesure sanitaire et de mettre l’accent sur les acteurs et actrices qui vivaient et subissaient la quarantaine.
Dans une démarche qui se veut proche de la micro-histoire sociale, nous utiliserons dans cet article des archives issues à la fois des institutions d’enfermement, des écrits médicaux de médecins mobilisés pendant l’épidémie mais également des procédures judiciaires qui nous en apprennent un peu plus sur le vécu des personnes enfermées3. Il sera question principalement de trois types d’enfermement sanitaire ayant eu cours à Marseille au XVIIIe siècle : le lazaret, les hôpitaux de peste et les maisons de convalescence4. Nous proposerons enfin une interprétation de ces institutions.
Les scientifiques : la quarantaine comme l’une des réponses face à l’épidémie
La quarantaine apparaît en lien avec l’instigation des lazarets, créés dès le XIVe siècle en Italie5. Du fait de l’importance de Marseille dans le commerce méditerranéen, puis mondial dès le XVIIe siècle, la cité portuaire fut dotée d’un lazaret en 1477. C’est cette structure qui devait prémunir de l’arrivée de la peste en 17206 – la maladie n’avait plus fait de résurgence depuis près de 70 ans – et qui, du fait d’un dysfonctionnement7, ne permit pas à l’épidémie de rester cantonnée au loin, si bien qu’elle finit par atteindre la ville.
Pourtant, au début du XVIIIe siècle, les débats scientifiques médicaux qui permettent de caractériser la peste et les controverses scientifiques qui lui sont associées mettent parfois en doute son caractère contagieux, et donc la nécessité de l’enfermement des malades. Ainsi, les traités médicaux ou les récits des médecins ayant été mobilisés à Marseille en 1720 ne sont pas tous univoques, du moins au début de l’épidémie, quand il s’agit alors d’identifier la maladie. En schématisant grossièrement, deux théories s’affrontent à l’époque moderne : les contagionnistes, qui croient à la propagation interhumaine de la peste, notamment au travers du contact corporel avec les malades, et à la possibilité que les objets portent en eux la contagion ; et les anticontagionnistes, ou aéristes, qui expliquent l’épidémie notamment par les miasmes – et donc par une transmission aérienne8. Si ces deux conceptions se rejoignent, elles ne préconisent pas forcément les mêmes mesures de gestion de la peste et de protection des personnes en contact avec les malades.
Les débats médicaux inhérents au XVIIIe siècle se retrouvent dans cet épisode particulier : ainsi, les médecins envoyés par la Faculté de Montpellier pour diagnostiquer la maladie nient la contagion, préférant dans un premier temps parler de « fièvres pestilentielles », et contrairement aux médecins marseillais, n’hésitent pas à rester proches des pestiférés, vivants ou morts, et à les toucher sans protection particulière9. Dans leur Relation de la peste de Marseille, qui détaille les observations et les traitements donnés aux malades au cours de leur mission, ils ne parlent à aucun moment de quarantaine, ni de la nécessité de l’enfermement. Ils précisent même pour justifier de l’inaction de certains traitements qu’
« il y a lieu de présumer, & on n’est que trop convaincu par une fatale experience, que la desertion & l’inaction de la pluspart des personnes qui pouvoient donner du secours, que le défaut de Nourriture, des Remedes & du Service, que le funeste prêjugé d’être ateint d’un mal incurable, que le désespoir de se voir abandonné sans aucune ressource, on est dis-je très convaincu que toutes ces causes n’ont pas moins contribué que la violence du mal, à faire perir si subitement un si grand nombre de malade10 ».
Dans cet extrait, bien que le terme « mal incurable » apparaisse, les auteurs ne désespèrent pourtant pas de soigner les malades (ils détailleront tout au long de leur ouvrage des méthodes et remèdes possibles selon les différents symptômes) et rejettent la faute de la mort massive sur la fuite des administrateurs et le manque de préparation de la cité face à la menace épidémique. En effet, si la maladie qui sévit à Marseille en 1720 ne fut pas nommée « peste » par les autorités pendant tout l’été, il devint vite évident qu’elle se propageait très rapidement, puisqu’en août il meurt plus de 1000 personnes par jour. Également dénoncé, le désespoir causé par l’abandon des malades est l’une des causes de la persistance de l’épidémie : c’est bien souvent l’inhumanité de la séparation voulue par les pouvoirs urbains et étatiques qui est rapportée par les médecins et soignants au XVIIIe siècle, alors qu’il est encore possible de trouver des conseils comme la fuite un siècle auparavant.
À titre comparatif, dans un ouvrage réédité juste après la peste de Marseille en 1722 écrit par un chirurgien anglais, Richard Mead, qui reconnaît à l’inverse la contagion de la peste, celui-ci dénonce l’inhumanité des enfermements sanitaires préconisés par les gouvernants. Il explique que l’enfermement des familles atteintes dans leurs maisons « is certainly the severest Treatment imaginable ; as it exposes the whole Family to suffer by the same Disease11 » et préconise une claustration souple des personnes atteintes sans remettre leur liberté de circulation en cause trop longtemps. Quant aux lieux dédiés à l’enfermement sanitaire, il déclare : « The Methods practised in France are likewise obnoxious to great Objections. Crowding the Sick together in Hospitals can serve to no good purpose; but instead thereof will promote and spread the Contagion, and besides, will expose the Sick to the greatest Hardships.12 ». La quarantaine apparaît ainsi plus comme une décision administrative que médicale, puisque les lieux où l’on parque les pestiférés, lorsque l’épidémie atteint une ville de façon foudroyante comme ce fut le cas à Marseille en 1720, sont rarement adaptés pour accueillir un très grand nombre de personnes atteintes. Problèmes de ventilation (il s’agit d’espaces clos), surpopulation : quel que soit le type de transmission de la peste, l’enfermement en un lieu clos ne fait que protéger ceux qui sont à l’extérieur, mais non pas ceux qui y vivent. Les historiens spécialistes de la maladie l’ont également souligné, en-dehors du seul épisode marseillais : « Même dans des circonstances moins critiques, l’hôpital apparaît vraiment comme un lieu inadapté à la peste ; au contraire, en raison de l’entassement qui y règne, il fait figure de foyer d’infection13 ». Dès lors, cette réponse en vigueur pendant plusieurs siècles ne prend en considération que celles et ceux qui ont la fortune de ne pas avoir déclaré de symptômes. Cependant, pour les personnes atteintes et celles prenant en charge les malades, qui doivent vivre au quotidien avec l’épidémie, l’expérience de l’enfermement est différente, et fortement contestée.
Le personnel soignant et les malades : vivre avec la peur
Les témoignages de ceux-ci, éloignés des débats scientifiques, insistent en effet sur l’effroi d’être enfermé. Deux raisons principales expliquent cela : la peur d’attraper l’épidémie dans des lieux où sont cantonnés les malades, et donc par extension de mourir ; la peur d’être coupé de ses relations sociales ordinaires et donc des siens, sans avoir pu leur dire au revoir et régler ses dernières affaires. En effet, même si le pestiféré survit à la maladie, il est par la suite gardé en observation pendant 40 jours avant de pouvoir réintégrer son groupe familial : l’isolement est donc important. Le personnel soignant et les employés choisis pour servir dans les structures d’enfermement sanitaires ont pour obligation de rester cloîtrés avec les malades pendant toute la durée de leur travail, afin d’éviter d’allumer un nouveau foyer épidémique en ville ou dans le terroir alentour14.
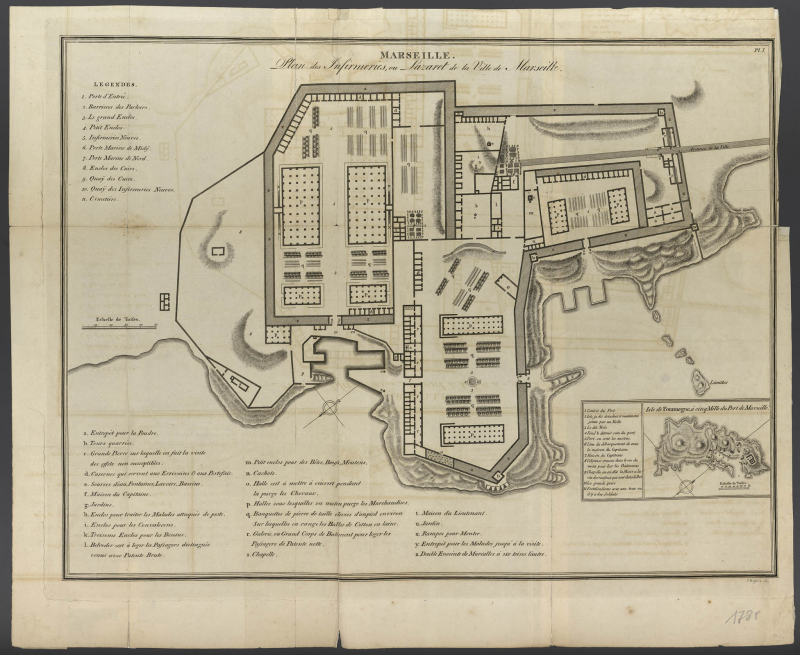
Musée d’Histoire de Marseille, 2015.1.4, Auteur inconnu, Plan des Infirmeries ou lazaret de Marseille, gravure sur cuivre, 41x50 cm, 1788.
Plan du lazaret, dit Nouvelles Infirmeries, à Arenc à la fin du XVIIIe siècle.
Les règlements de ces institutions permettent de mettre en exergue l’héritage des expériences passées face à la peste, qui frappe de façon régulière la Méditerranée, en insistant sur l’importance de la clôture pour lutter contre sa propagation. Le directeur des Infirmeries (autre nom donné au lazaret) a ainsi interdiction de « communiquer » avec les malades, de même que le personnel employé aux cuisines. Pareillement, « chaque Officier & Infirmier ou Infirmiere doit avoir une chambre à part, & ne permettre pas que deux couchent dans la même chambre », ces employés devant « se méfier les uns des autres, & se regarder entr’eux comme suspects15 ». Le climat de peur est donc bien celui qui prévaut dans les hôpitaux, associé à l’expérience de l’enfermement avec une maladie dévastatrice.
Les protocoles et pratiques préconisés pour le personnel misent ainsi sur la prévention et protection de ceux-ci, quand les moyens sont possibles :
« Quand ils sont en exercice [les infirmiers et infirmières], comme aussi les Officiers, ils doivent avoir une éponge imbuë de vinaigre, attachée au nez, pour ne pas respirer que par le nez, afin que la mauvais air se modifie en passant à travers l’éponge & le vinaigre […] & se souviendront de ne pas respirer par la bouche, ni d’avaler leur salive tant qu’ils seront auprès des malades ; & quand ils les toucheront ils tremperont auparavant leurs mains dans le vinaigre, & les y plongeront de nouveau quand ils les auront secourus16. »
La distanciation sociale est l’autre mesure mise en place envers les malades : les chirurgiens doivent opérer les bubons et charbons avec des pincettes longues17 et disposent d’un infirmier-assistant portant « un panier pour ramasser les emplâtres & les bendages qu’on aura soin de faire enfoüir dans la terre, avec défenses de les brûler18 », dans le but de limiter l’infection de tout ce qui aura été en contact avec les symptômes de la peste. La différenciation physique entre personnel employé et malades se caractérise également par le vêtement : il est précisé dans les règlements que « Tous les gens qui approchent des malades doivent être habillez de toile cirée ou de trelis19 ».
Les parfums et fumigations sont courants et servent aux désinfections des chambres des morts, les habits de ceux-ci devant être « brulez dans la nuit que tous les gens de campagne feront retirez, observant le vent qui soufle, afin que la fumée ne soit pas portée par le vent sur l’Infirmerie20 ». On note dans cette dernière précaution une volonté d’agir loin du regard des malades dans le but certainement de ne pas accroître la peur de ceux-ci et de leurs familles, dont on interdit les visites, tant que les personnes possiblement contaminées ne sont pas entièrement guéries. C’est souvent ici que la scission se fait entre les directives strictes des règlements et le vécu des individus enfermés.
Ainsi, certaines procédures judiciaires ayant eu cours pendant la peste de 1720 à Marseille se sont déroulées dans les hôpitaux de peste, et les récits des accusés ou des témoins des délits insistent sur la rupture inhumaine des liens sociaux. Le servant de l’hôpital du Mail, Laurent Lair, est jugé en partie pour avoir discuté une vingtaine de minutes avec l’une des malades, en novembre 1720. Dans son témoignage, celle-ci déclare « s’appeler Thereze Vial du lieu d’Apt, fille a feu Louis agée d’environ vingt ans et [être] amenée […] pour avoir été trouvée parlant de son lit à un servant qui venoit de distribuer la viande, detenue depuis environ un mois dans ledit hopital de peste21 ». Sa déclaration est limpide : le terme « détenue » est employé pour expliquer la situation dans laquelle elle se trouve, en plus de souffrir d’être atteinte de l’épidémie et de ne pas savoir l’issue de sa maladie. L’analogie entre la peste et la prison se retrouve dans d’autres procédures, où à l’inverse la prison est vue comme un lieu de contagion, nécessitant l’intervention des familles pour que les accusés ne subissent pas cette peine préventive. Ainsi, en février 1721, le père d’Antoine Rey, perruquier accusé de rapt de séduction, écrit une lettre au commandant militaire de Marseille, qui juge en dernier ressort les procès, arguant qu’« il n’est pas juste qu’il [son fils] reste un peu plus longtemps en prison surtout dans un temps de contagion22 ». La même intervention est faite deux mois plus tard par le père de Jean-Louis Guasquis, qui s’inquiète à la fois de l’enfermement et de la promiscuité des personnes cloîtrées possiblement infectées : il veut que son fils « ne perrisse pas […] ainsi qu’il arriveroit infailliblement […] a l’endroit d’un jeune homme quy meurt cent fois par jour pour ainsy dire dans une prison pestiferée23 ». Pour la famille Caillol, dont plusieurs membres sont mis en convalescence dans la même maison de santé, c’est la séparation qui est difficile à vivre. Ainsi, Georges Caillol, sergent de 28 ans, en quarantaine depuis quelques jours au couvent de l’Observance, explique quand on l’accuse de « tumulte » qu’il s’est « seulement […] porté à lad. Barrière le jour d’hier environ une ou deux heures après midy pour parler à la nommée Caillol sa couzine qui est en quarantaine sur certaines affaires indifférentes24 ».
La confrontation et l’analyse de ces sources laissent apparaître, outre une définition du risque épidémique qu’il s’agit à la fois de prendre en compte et de conjurer, des sentiments et des valeurs propres à ceux qui vivent en ces lieux : la peur, bien évidemment omniprésente, mais également le besoin de relations sociales, voire la compassion25 envers les siens ou certains malades avec lesquels on prend le temps d’échanger quelques mots pour briser la solitude. Ces quelques exemples permettent de mettre l’accent sur la réalité quotidienne que vivent les personnes enfermées dans les lieux sanitaires. Ceux-ci n’ont ainsi pas vocation à être seulement des lieux de trépas, mais sont également des lieux de travail pour le personnel employé26 et de guérison pour certains malades. On note ainsi une forte différence entre ceux qui conçoivent ces lieux (administrateurs, politiques urbaines voire étatiques) et ceux qui y vivent (médecins, personnel et population).
L’enfermement sanitaire : soin(s) ou relégation ?
La question de l’interprétation de l’enfermement sanitaire mérite enfin d’être posée : s’agit-il d’une mesure de soin, de prévention ou à l’inverse d’exclusion et de relégation ? Deux auteurs des sciences sociales peuvent en partie aider à y répondre : Michel Foucault et Erving Goffman.
La terminologie employée pour désigner les pestiférés varie continuellement au cours de la période de la peste : au terme « malades » qui revient le plus souvent, sont quelques fois substitués les mots « douteux », « suspects » ou encore « convalescents » et « quarantenaires27 ». De fait, Foucault semble avoir vu juste lorsqu’il parle d’une gestion de la peste et des espaces qu’elle touche différentielle et relative, avec une vocation thérapeutique reposant sur une classification permanente selon une norme de santé : il s’agit de créer une segmentation la plus fine possible de manière à ce que chaque personne atteinte ait la place qui lui convient selon l’état de maladie dans lequel elle se trouve, étape historique postérieure à la gestion de la lèpre, où l’opération spatiale consistait à effectuer un partage strict entre deux types de population (les individus sains, et les individus dangereux – c’est-à-dire les lépreux, exclus de la ville)28. Les différents stades de la maladie se retrouvent dans ce pluralisme de dénominations désignant les pestiférés. Cependant, la distinction entre ces stades ne semble pas toujours faite par ceux qui emploient ces termes. La différence entre un convalescent et un quarantenaire, tous deux regroupés dans les mêmes maisons de repos ne va pas de soi. Pendant la rechute de mai 1722, le couvent des observantins était divisé en deux : « douteux » d’un côté, « quarantenaires de l’autre côté »29. Les premiers sont-ils des convalescents ou des personnes dont la maladie n’est pas encore pleinement déclarée ? Un quarantenaire, soit une personne ayant été en contact avec un pestiféré, ne devient-il pas un douteux de fait ?
La liste des malades soignés à l’hôpital de l’Observance et en quarantaine en mai 1722.
Il serait ainsi tentant de diviser en deux groupes ces dénominations : malades d’une part, chez qui la peste est clairement déclarée et douteux, suspects, convalescents, quarantenaires d’autre part, en voie de guérison ou simplement isolés du fait du risque qu’ils aient peut-être attrapé l’épidémie. Mais cette séparation peut être contredite par certaines sources : Marie-Anne Granier, simplement « soupçonnée d’avoir la peste », se retrouve directement enfermée dans l’hôpital de la Charité, sans transiter par une maison de santé30. S’il est difficile de différencier les stades successifs de l’épidémie, la méconnaissance médicale de la peste, ou du moins de la manière de la soigner de façon certaine, tend à ne faire qu’un seul groupe de ces différents états de santé, brouillant les frontières entre l’hôpital de peste et la maison de convalescence. La scission se fait ainsi entre les bien-portants, disposant du droit et de la liberté de se déplacer dans la cité et d’être à l’extérieur, et tous les autres, dont l’état de maladie n’est pas clairement défini, et que l’on enferme.
Les enfermements sanitaires sont de fait pensés à partir du lazaret, lieu sujet à une logique disciplinaire qui pourrait entrer en partie dans la catégorie d’« institution totale » proposée par Goffman en 1961, et ne sont pas des établissements purement curatifs. Des caractéristiques communes émergent avec ces « lieu[x] de résidence et de travail où un grand nombre d’individus, placés dans la même situation, coupés du monde extérieur pour une période relativement longue, mènent ensemble une vie recluse dont les modalités sont explicitement et minutieusement réglées31 ». L’identité individuelle est ainsi partiellement détruite, le pestiféré n’étant considéré qu’au regard de l’évolution de sa maladie – dans certains établissements, il se voit attribué un numéro32. Le mode de fonctionnement bureaucratique de l’hôpital, la prise en charge des biens des personnes par l’institution et les contacts limités avec les malades font des lazarets et hôpitaux des institutions totales, en rupture – même temporaire – avec la société dans laquelle ils sont inscrits. La première séparation du pestiféré se définit en effet « par rapport au monde extérieur », cet « isolement écologique et humain de l’hôpital le constitue en microcosme social au sein duquel l’existence est vécue en négatif par rapport à la vie normale, dans une durée vide encadrée par la rupture de l’avant et de l’après, de l’admission et de la sortie33 », si toutefois cette dernière a lieu. La seconde séparation correspond, elle, à « une rupture interne entre le personnel et les malades » qui « transpose et reprend au sein même de l’établissement cette opposition du dehors et du dedans et fournit le principe de la vie sociale dans l’institution : le personnel représente les normes, les mythes et les pouvoirs de la vie normale pour des sujets définis par l’abolition de tous les privilèges d’une existence libre34 ».
Ces établissements, tels que pensés au travers des textes règlementaires, étaient donc bien plus proches d’une prison que d’un lieu de soins (le personnel ayant la défense d’en sortir), même si des traitements médicaux furent expérimentés35. Certains témoignages d’enfermés, relevés plus haut, montrent que le vécu de la claustration est similaire en tout point à un enfermement pénal. L’historiographie récente tend néanmoins à modérer la vision foucaldienne de l’hôpital comme lieu d’enfermement36, ou la vision goffmanienne qui en fait une institution totale, signalant un usage plus souple de l’internement pendant la période moderne – fonctionnant non seulement comme un instrument de répression mais également d’intégration sociale. Cependant, ces nuances ne semblent s’appliquer qu’à l’utilisation ordinaire du lieu, soit lorsque le lazaret sert à prévenir l’arrivée de la peste dans une ville et l’hôpital comme espace de soins des malades, hors période épidémique, lorsqu’ils ne sont pas saturés de trop nombreux pestiférés. Pendant la peste, la personne enfermée ne dispose plus que de très peu de liens sociaux et n’est plus intégrée à la société, même s’il est important de souligner la dimension thérapeutique qui ressort également des sources consultées.
Conclusion
Cet article a permis de faire le point sur les enfermements sanitaires en vigueur à Marseille pendant la peste de 1720, tels qu’ils furent pensés, vécus et pour quel dessein. La violence de cette épidémie comparée à d’autres épisodes (la ville perd environ la moitié de sa population en l’espace de quelques mois, soit 50 000 morts terroir inclus) a fait triompher la logique disciplinaire des enfermements sanitaires et une conception ancienne de la quarantaine que l’on pourrait résumer comme Gérard Fabre à « circonscrire le mal en un espace particulier selon les temporalités propres à l’institution, mais aussi et conjointement assurer la survie du corps social, protéger la quasi-totalité de ses membres, fût-ce au détriment de quelques personnes37 ». Cette décision de la claustration, avant tout politique, va à l’encontre de conceptions plus empiriques de certains médecins qui prônent de meilleurs soins envers les souffrants, que la maladie qu’ils aient à soigner soit contagieuse ou non. Elle est par ailleurs en inéquation avec ceux qui sont enfermés en ces lieux, et qui souffrent d’autant plus de leur isolement sanitaire et social. Les sursauts de peste maîtrisés dans l’enceinte d’un lazaret ou qui ne donnent pas lieu à une propagation de plus grande ampleur sont ainsi vécus bien différemment que les épisodes qui touchent une cité entière.
Pour terminer, et bien que nous n’ayons jamais rencontré ce terme dans les sources étudiées (traitant pour la plupart de la peste de Marseille en 1720), il faut noter que le mot « confinement », en tant que dérivé du verbe « confiner » et utilisé dans nos sociétés occidentales depuis plus d’un an, existait déjà aux époques médiévales et modernes. Dérivé de « confins », dénotant l’éloignement, il est écrit dans le Dictionnaire du Moyen Français qu’en 1409 « confiner quelqu’un » signifiait le « contraindre », le « condamner » à quelque chose, et qu’une vingtaine d’années plus tard, le verbe est employé en synonyme d’« enfermer », « reléguer38 ». La notion de séparation du reste du corps social et de punition est encore plus manifeste au XVIIIe siècle, puisque dans l’édition de 1740 du Dictionnaire de Trévoux il est précisé que le verbe signifie «enfermer en certain lieu de peu d’étenduë » et l’exemple donné comme illustration est « On a confiné ce criminel dans une prison pour le reste de ses jours39 », même si d’autres exemples en lien avec un enfermement volontaire et non subi (comme l’enfermement monacal) terminent d’illustrer la définition. Le terme semble plus s’appliquer au confinement individuel – voire à des foyers, donc à une famille –, qu’à l’enfermement collectif qui sous-tend celui de « quarantaine » aux époques de lutte contre la peste. 300 ans après l’épidémie de 1720, il finit par triompher dans nos sociétés contemporaines. Reste à étudier et définir quelles visées tant politiques que sociales consolident ce choix, dans des sociétés peu, ou plus, habituées à vivre des épidémies de grande ampleur depuis plusieurs vingtaines d’années.